組織標本作製・診断

病理組織診断とは病院の外来や病棟、手術室において患者の身体の病変部から外科的手技によって採取された組織をガラス標本にして顕微鏡下で観察し、形態をもとに病態を把握し、診断を確立する医療行為です。最終診断として重要な位置を占めるだけではなく、治療方針や予後予測、治療効果判定のために不可欠な役割を果たしています。
病理診断を専門としている医師(病理医)と、その診断に必要なガラス標本を作製する臨床検査技師が協力して業務を行っています。病変部より病理医が切り出しを行い、専用のカセットに入れていきます。
当院では2019年6月に切り出し室を増設し、新しく整備された環境のもとで検体の切り出し業務を行っています。

組織の形態を保持するためにホルマリンで固定した組織に有機溶媒を浸透させ、パラフィンブロックを作製します。それを3μm(1mmの約300分の1)の厚さになるようにミクロトームという機器を用いて薄く切った後(薄切)、プレパラートと呼ばれるガラス片に貼り付けます。薄く切られた組織は切片とよばれます。これにHE(ヘマトキシリン・エオジン)染色を施して着色すると、ガラス標本(HE染色標本)が完成します。

病理医はHE染色標本を顕微鏡下で観察し、診断をします。この作業は鏡検とよばれます。多くの症例ではHE染色標本のみで診断が確定しますが、組織構築や沈着物の性状、病原体などをみるためにHE染色以外の特殊染色を施行しています。また、様々な蛋白の局在を切片上で可視化する免疫組織化学染色、異常な遺伝子などを観察するin situ hybridization( ISH法 )を併用して診断を行っており、特にISH法は分子標的治療薬の適応を決定するために不可欠な診断法となっています。
病理組織の診断は、生検検体:3~4日、手術検体:2週間程度で病理診断を迅速に報告する体制を整えています。毎朝、病理医同士でカンファレンスを行い、診断精度の向上に努めています。
希少腫瘍など、診断困難が症例は国内外の施設の専門家にコンサルテーションを行って診断意見(セカンドオピニオン)を仰いでいます。その場合はさらに1~2週間程度の時間を要することがあります。

~医療安全の取り組み~
質の高い標本の作製に努めるとともに、検体取り違え・検体紛失などを防止するため、業務手順を定めた標準作業手順書(SOP)を整備し、2019年8月にはISO15189を取得しました。検体の受領から診断完了にいたるまでの業務の流れを常に監視し、問題点が抽出された場合にはスタッフが集まって対応策を議論します。検体を取り扱う作業には2人体制で臨み、指差し、声出しによるダブルチェックの確認作業を徹底しています。常日頃から細心の注意を払い、精度の高い病理診断を心がけています。


~ウェアラブルカメラの導入~
病理検体の処理は手作業が多く、ガラス標本を作製するまでに多くの工程があります。その中で特に人為的ミスが起こるリスクが高い生検の検体処理および包埋・薄切時において、ウェアラブルカメラで検体を処理する際の動画を録画・保存しています。
もし、検体取り違えや検体紛失・コンタミネーションなどが起きた場合に、動画を見直して検証し、どの段階でミスが発生したのか原因を追究できる体制を確立しています。この取り組みは原因追究だけでなく、作業手順の見直しや再発防止の一助となっており、医療事故の防止・医療安全の向上に日々努めています。
細胞診標本作製・スクリーニング・診断
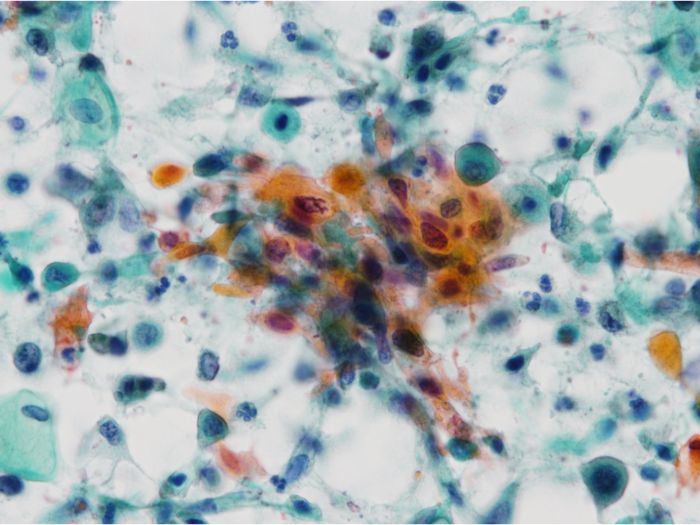
細胞診検査とは、剥離細胞や病変部から穿刺吸引した細胞をプレパラートに塗抹して染色し、顕微鏡で観察することによってがん細胞や病原体などを検出する検査です。病理組織診断のための検体採取と比較して細胞診検体の採取は侵襲性が低いため、病変を推定するために最初に行われる診断法として広く用いられます。特にがん検診では細胞診は大きな役割を果たしています。
主な細胞診検体として子宮頸部擦過物、尿、喀痰、腹水・胸水などの体腔液、乳腺・甲状腺・リンパ節などの穿刺吸引物などが挙げられます。侵襲性が低いため、検体によっては外来で繰り返し施行できるというメリットがあります。

細胞診標本は2名の細胞検査士が鏡検し、全ての症例についてダブルチェックを行っています。鏡検翌日の午後に細胞検査士と細胞診専門医を含めた病理部スタッフ全員でカンファレンスを行っています。カンファレンス室には大型のモニターを導入し、問題となる細胞をモニターに映し出してスタッフ全員で細胞像を供覧して検討・議論を行い、最終的な判定を決定して臨床に報告しています。
術中迅速標本作製・診断

【術中迅速診断】
術中迅速診断とは、手術を行っている間に術式や切除範囲の決定、手術の完遂度の評価などを目的として行われます。
術中迅速診断には術中迅速組織診断と術中迅速細胞診断の2種類があり、限られた時間内に診断を報告します。

【術中迅速組織診断】
通常、組織検体はホルマリンで固定されますが、術中迅速組織診断を行う場合は採取された検体がそのまま新鮮な状態で病理部に提出されます。その新鮮検体を凍結・薄切することにより標本が作製されます。HE染色が施行された切片を病理医が顕微鏡で観察し、病変部の性質、たとえば腫瘍が悪性か良性か、リンパ節転移の有無、切除断端に腫瘍が露出していないかどうか(病変部の取り残しがないか)などについて調べます。凍結切片は通常のホルマリン固定・パラフィン包埋切片と比較して標本の質が劣り、観察がやや困難であるため、正確な診断のためには高度の標本作製技術、診断力、経験が要求されます。検体の提出から診断の完了までの所要時間は20分程度です。

【術中迅速細胞診断】
手術中に採取された細胞診検体を標本として観察し、判定結果を報告するものです。検体として主に胸水や腹水、あるいは胸腔・腹腔洗浄液が提出されます。胃癌や卵巣癌などの手術では癌の進行期(ステージ)を決定する因子の中に腹水中における癌細胞の出現の有無が含まれており、細胞検査士の資格を有する経験豊富なスタッフが診断しています。
病理解剖・カンファレンス
病理部(病理診断科)では、生命科学研究部の病理関連講座(機能病理、細胞病理)と協力して、院内で亡くなられた患者の病理解剖および症例検討会(臨床病理カンファレンス)を行っています。
診療科との症例検討会(臨床病理カンファレンス)
画像診断科、消化器内科、消化器外科、呼吸器内科、呼吸器外科、産科婦人科などの診療科と定期的に症例検討会を行っています。討議の結果は治療方針の決定などに役立てられます。
